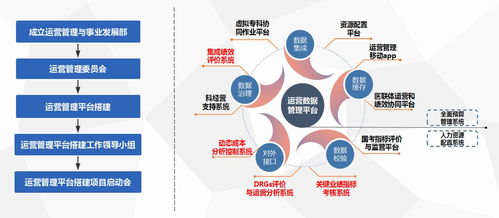
以DRGs应用管理为引擎,驱动医院核心竞争力提升——兼论医保与物价管理的协同作用

在深化医药卫生体制改革和医保支付方式改革不断推进的背景下,疾病诊断相关分组(Diagnosis Related Groups, DRGs)作为一种科学、高效的医疗管理工具与支付方式,正日益成为医院现代化管理的核心抓手。推行DRGs应用管理,不仅关乎医疗费用的合理控制与医保基金的可持续运行,更深层次地,它是医院从规模扩张型向质量效益型发展模式转变、构建和增强核心竞争力的关键路径。在这一过程中,医疗保险管理与物价管理科室扮演着至关重要的角色,二者的协同与创新是DRGs成功落地并发挥效能的基石。
一、 DRGs应用管理:重塑医院内部运营逻辑
DRGs的核心在于将临床过程相近、资源消耗相似的病例归入同一组,并据此进行定价、支付与管理。对医院而言,推行DRGs绝非简单地适应新的付费方式,而是一场深刻的内部管理革命。
- 驱动临床路径优化与医疗质量提升:DRGs支付标准相对固定,促使医院必须关注每个病例组的平均成本。这倒逼临床科室优化诊疗流程,减少不必要的检查、用药和耗材使用,推动临床路径的标准化与精细化。为了保障医疗质量,避免因控费而牺牲疗效,医院需加强质量监控,将质量指标(如再入院率、并发症发生率、死亡率等)纳入考核体系,实现“提质”与“增效”的平衡。
- 促进成本精细化管理:传统的粗放式成本核算在DRGs支付下难以为继。医院需要建立基于DRGs的病种成本核算体系,精确追踪每个病例、每个DRG组的实际资源消耗(包括人力、药品、耗材、设备、管理等)。这要求财务、物价、信息、医务等多部门协同,利用信息化手段实现成本数据的实时采集与分析,为科室运营决策、耗材药品遴选、设备采购效益评估提供精准数据支持。
- 强化绩效评价与激励机制:DRGs为医院内部绩效评价提供了更科学、更公平的标尺。基于DRGs的绩效评价可以综合考虑病例的难易程度(CMI值)、治疗效率(住院日、费用消耗指数)、医疗质量与安全等多维指标,打破以往单纯以收入或工作量论英雄的模式。通过建立与之匹配的激励机制,引导医务人员主动关注成本、质量和效率,将个人目标与医院战略发展统一起来。
二、 医保与物价管理科:从职能科室到战略枢纽的转型
在DRGs改革浪潮中,医院的医疗保险管理科与物价管理科(常合署或紧密协作)的职能发生了根本性转变,从传统的政策执行、费用审核、价格报备部门,升级为医院战略运营的核心枢纽和驱动器。
- 医保管理的战略前移与深度参与:
- 政策解码与前瞻研判:深入研究国家及地方DRGs政策细则、分组方案、权重费率、结算规则等,为医院领导层提供决策依据,提前布局。
- 支付标准谈判与沟通:积极参与医保部门的协商谈判,争取合理的费率调整,反映医院实际情况与技术价值。
- 全过程费用监控与智能预警:建立DRGs预分组与费用模拟系统,在患者诊疗过程中进行实时或准实时监控,对可能超支的病例向临床科室发出预警,协助其调整方案,避免不合理超支。
- 病案首页质控的牵头者:DRGs分组的基础是病案首页数据。医保科需联合病案、信息、临床科室,狠抓首页填写的准确性、完整性与及时性,确保入组正确,避免因数据质量问题导致支付损失。
- 物价管理的价值发现与成本管控:
- 医疗服务项目成本测算:为DRGs病种成本核算提供底层数据,精确测算各项医疗服务的真实成本,为医院内部定价、成本控制和新项目申报提供依据。
- 收费合规性监管:在DRGs打包付费下,仍需确保不分解收费、不重复收费。物价管理需加强监管,防止违规行为导致医保拒付或处罚。
- 新技术、新项目价值评估与申报:对于DRGs未能覆盖或体现不足的新技术、新项目,牵头进行成本效益与临床价值评估,积极向医保和物价部门申请新增收费项目或调整支付标准,保障医院技术创新动力。
- 协同构建数据驱动的管理闭环:两科室需紧密协作,整合医保结算数据、物价收费数据、临床诊疗数据、成本核算数据,构建统一的医院运营数据中心。通过数据分析,精准定位优势病种、劣势病种,发现诊疗流程中的效率瓶颈与成本洼地,为医院学科建设、资源配置、流程再造提供决策支持,形成“数据采集-分析洞察-管理干预-效果评估”的闭环。
三、 增强医院核心竞争力:多维度的价值实现
通过有效推行DRGs应用管理,并充分发挥医保与物价管理的战略协同作用,医院能够在多个维度锻造和提升其核心竞争力:
- 成本领先优势:建立行业内领先的精细化成本管控体系,在保证质量的前提下,实现同类疾病治疗的成本最优,从而在DRGs支付中获得结余收益,或在市场竞争中拥有价格弹性空间。
- 质量与品牌优势:DRGs驱动的临床路径优化和质量管控,有助于形成稳定、可靠的诊疗效果,降低并发症和再入院率,提升患者安全与就医体验,铸就医院的金字招牌和患者口碑。
- 运营效率优势:缩短平均住院日、提高床位周转率、优化资源配置,使医院在有限的硬件资源下服务更多患者,提升整体运营效率与产出。
- 学科发展优势:基于DRGs数据的分析,医院可以清晰识别自身具有技术优势和成本优势的核心病种(CMI值高、结余好的病种),集中资源重点发展,打造特色专科和优势学科群,实现差异化发展。
- 持续创新与适应能力:建立起的以数据为基础、以医保支付为导向的快速响应与调整机制,使医院能够更好地适应未来可能出现的DIP、APG等其他支付方式改革,以及药品、耗材集采等政策变化,具备强大的环境适应与可持续发展能力。
推行DRGs应用管理,是新时代医院管理面临的一场大考,也是实现高质量发展的重大机遇。它将支付方式改革、医院内部管理和学科发展紧密联结。医院必须高度重视,将DRGs管理提升至战略层面,尤其要赋能医疗保险与物价管理科,使其成为医院运营的“智慧大脑”和“神经中枢”。通过深化DRGs应用,强化成本、质量、效率三维管理,医院不仅能有效应对医保支付改革带来的挑战,更能从根本上构建起难以模仿的核心竞争力,在激烈的医疗健康服务市场中行稳致远,最终实现患者满意、医保可持续、医院得发展的多方共赢格局。
如若转载,请注明出处:http://www.ncjysgyy.com/product/10.html
更新时间:2026-06-05 03:45:22